Dermatologia Clínica
Home > Dermatologia Clínica
Dermatologia Clínica
A dermatologia clínica e preventiva é a área responsável pela prevenção, pelo diagnóstico, seguimento e tratamento das doenças de pele e seus anexos.
Abaixo estão as principais doenças de pele seguidas pelo dermatologista.
Doenças Relacionadas
Doença causada pela inflamação dos folículos pilosos que geralmente surge na adolescência, quando ocorre aumento dos hormônios sexuais, e também pode surgir em mulheres adultas que não tiveram história de acne na puberdade.
Pode acometer o rosto, o colo, as costas e as nádegas com espinhas e/ou cravos, resultando geralmente em cicatrizes escuras ou fundas.
Estresse, período pré-menstrual, dieta com muito carboidrato e suplementos alimentares podem piorar o quadro.
Deve-se tratar o quanto antes para evitar o surgimento de cicatrizes. Uso de sabonetes e protetores solares para pele oleosa são indicados no tratamento.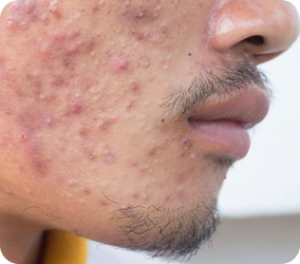
Grupo de doenças auto imune (quando o nosso sistema imunológico reage contra as nossas próprias células) que atingem o colágeno.
A apresentação clínica é variável e depende da doença. Alguns exemplos são Lúpus eritematoso, Dermatomiosite e Esclerodermia localizada ou sistêmica.
O diagnóstico é importante para o tratamento correto e para evitar as complicações sistêmicas dessas doenças.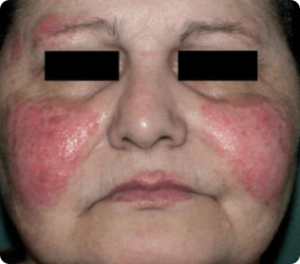
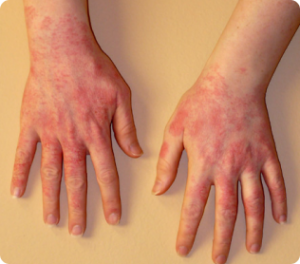
Pode ser dividida em irritativa, as lesões podem surgir após o primeiro uso da substância, ou alérgica, as lesões surgem após uso repetido podendo demorar meses ou anos para aparecer. As lesões surgem como placas vermelhas, podendo também ter bolhas, crostas ou rachaduras.
Para evitar o surgimento das lesões deve-se evitar o contato com o agente causador, além de usar vestimentas e equipamentos de proteção adequados para manusear substâncias que possam desencadear irritação na pele, lavar as áreas após contato com essas substâncias e hidratar bem a pele.
A dermatite de contato não tem cura. Em alguns casos o teste de contato ajuda na identificação do agente causador, porém na maioria das vezes esse agente não é identificado.
Doença inflamatória que acomete principalmente o couro cabeludo, a pele do rosto e do peito. São lesões vermelhas com descamação na maioria dos casos, podendo ou não coçar.
É mais comum em homens, pacientes com HIV e com doenças neurológicas, como doença de Parkinson. Alguns fatores causam a piora das lesões como estresse, privação de sono, ingestão de álcool e excesso de oleosidade na pele.
É uma doença que não tem cura, apenas controle, e não é contagiosa. Para prevenir a piora deve-se evitar banho muito quente, usar shampoo anti-caspa, aplicar condicionador apenas nas pontas dos cabelos, evitar consumo de bebida alcoólica e controle do estresse. 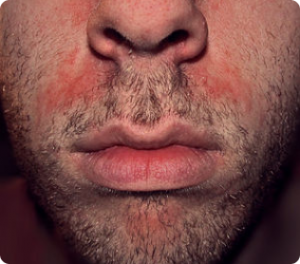
Nesse grupo de doenças incluímos aquelas que levam ao surgimento de bolhas na pele e/ou mucosas, como boca e região genital. Alguns exemplos são pênfigos vulgar e foliáceo, penfigóide bolhoso, epidermólise bolhosa adquirida e dermatite herpetiforme.
Algumas doenças, apesar de não terem lesões bolhosas como característica, podem se apresentar com surgimento de bolhas, como lúpus eritematoso e pioderma gangrenoso.
Cada doença apresenta características específicas que auxiliam no diagnóstico. Exames complementares podem ser fundamentais para o diagnóstico correto e para guiar o tratamento. 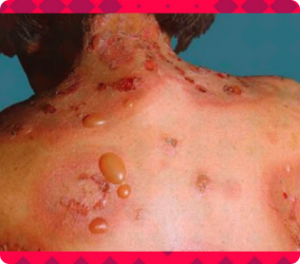
Reação adversa que pode ocorrer na pele, mucosas como olho, boca e genitais, e órgãos internos secundária ao uso de medicações. Pode se apresentar como urticária e angioedema (inchaço da boca, olhos e genitais), manchas vermelhas espalhadas pelo corpo e bolhas. Os quadros mais graves são de Necrólise Epidérmica Tóxica (NET) e Síndrome de Stevens-Johnson, que apresentam grande taxa de mortalidade.
Antiinflamatórios, antibióticos e anticonvulsivantes são as principais classes de medicações que podem levar a farmacodermias. Suspender o uso de medicação é importante para resolução do quadro.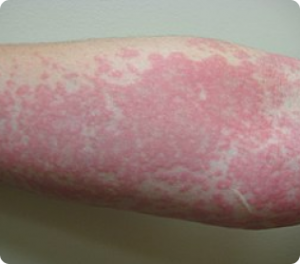
São lesões de pele que aparecem quando entramos em contato com uma substância fotossensibilizante seguida de exposição solar. O exemplo mais comum é “queimadura” pelo limão depois de tomar sol.
As substâncias são furocumarinas (psoralênicos) e estão presentes em limão, laranja, tangerina, cenoura e figo. As lesões surgem após 24 a 48 horas e são vermelhas ou arroxeadas, podendo ter pequenas bolhas. Após a resolução da lesão inicial, encontramos manchas escuras que clareiam com o tempo.
Deve-se lavar bem com água e sabão a área em contato com essas substâncias e usar protetor solar.
Doença que leva ao surgimento de manchas escuras no rosto, pescoço, colo e braços em quem tem predisposição genética. É associada à exposição à luz solar e visível. Alguns fatores como uso de anticoncepcional e gravidez podem desencadear o aparecimento das manchas.
O tratamento adequado auxilia na melhora das manchas, porém o recidiva das lesões é muito comum.
Para prevenção é importante evitar a exposição solar, além de usar protetor solar físico e químico, que deverá ser reaplicado várias vezes ao longo do dia, e usar chapéus e bonés.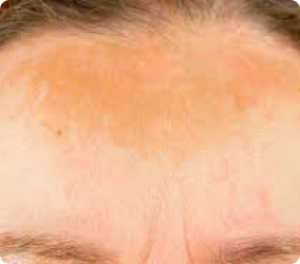
As micoses englobam diversas doenças de pele, cabelos e unhas causadas por fungos, com pitiríase versicolor (pano branco), tinha do corpo, onicomicose (micose das unhas) e candidíase.
São mais comuns em idosos e deve-se fazer o diagnóstico correto para tratamento adequado.
A prevenção é feita secando bem as áreas de dobras após o banho, usando luvas nas mãos para evitar contato prolongado com água, usando calçados em locais de grande circulação, como vestiários e saunas, e não ficar com roupas úmidas por muito tempo. 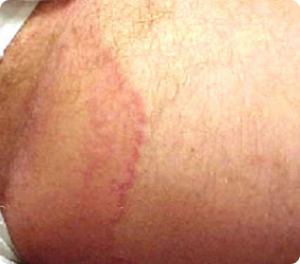
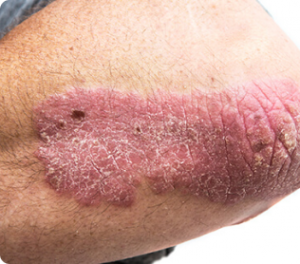
As lesões geralmente são vermelhas com descamação, mas também podem se apresentar com bolhas de pus ou apenas alterações nas unhas. A Coceira está presente em alguns casos.
A psoríase frequentemente está associada a doenças cardiometabólicas e doenças gastrointestinais.
O tratamento é importante para o controle da doença e melhora da qualidade de vida.
Doença inflamatória e crônica que pode acometer a pele e os olhos. Pode se apresentar como vermelhidão, que no início é passageira mas se torna permanente com o passar do tempo, além de pápulas, pústulas ou rinofima, (deformidade que ocorre mais comumente no nariz, com formação de lesões arredondadas proeminentes).
Deve-se evitar os fatores que desencadeiam a piora do quadro como ingestão de bebida alcoólica, exposição solar, vento, comidas apimentadas, vapor quente na face.
O tratamento depende da apresentação clínica e o uso de hidratantes e sabonetes especiais ajudam a controlar o quadro.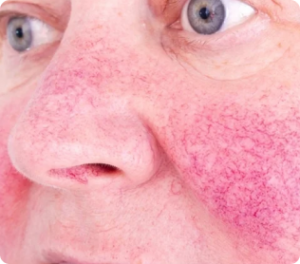
Doença que leva ao surgimento de manchas brancas na pele, pêlos e cabelos. Ocorre geralmente em áreas de trauma, como mãos, cotovelos e joelhos, podendo acometer apenas o genital. Pode estar associada a doenças autoimunes, como tireoidites.
O vitiligo ainda não tem cura, porém a repigmentação pode ser estimulada com uso de medicações e fototerapia, com resposta variada para cada pessoa.